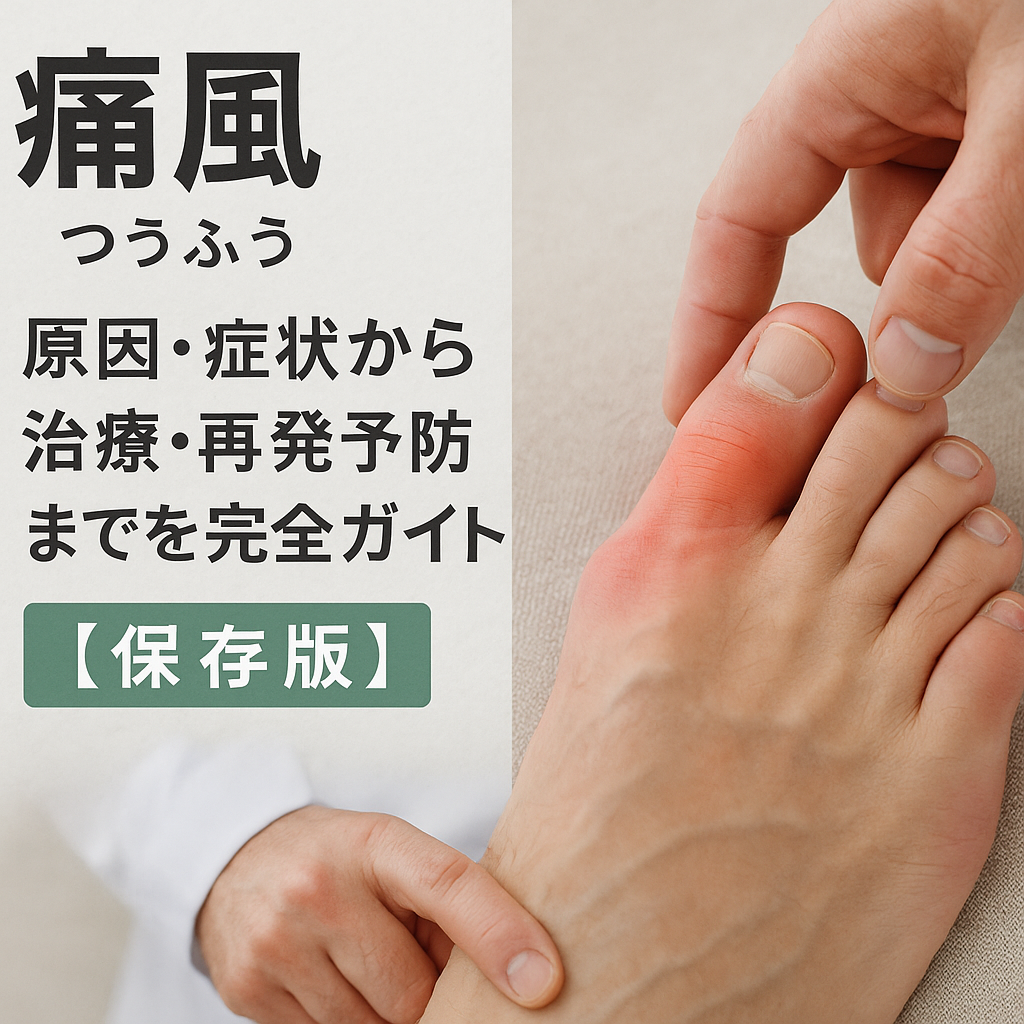
「足の親指が突然ズキズキ腫れて、布団が触れるだけで激痛…」――それは痛風発作の典型像かもしれません。痛風は、血液中の尿酸が高くなる高尿酸血症を背景に、尿酸塩結晶が関節で炎症を起こす病気です。本記事は、基礎知識・受診の目安・検査と治療・発作時の対処から、食事・運動・水分・アルコールとの付き合い方による再発予防まで、はじめての方にも分かりやすく体系化しました。最後におすすめアイテムと関連記事も掲載。ブックマーク推奨の保存版です。
関連記事:
高コレステロール血症(脂質異常症)|放置はNG!進行する前に治療・予防を完全ガイド
糖尿病?と思ったら手遅れになる前に|症状・原因から治療・予防まで
お酒はどれくらいまでOK?脂肪肝とアルコールの科学的ガイド【保存版】
1. 痛風とは?高尿酸血症との関係
痛風は、血清尿酸値が高い状態(目安:7.0mg/dL以上)が続き、関節内に沈着した尿酸塩結晶が免疫反応を引き起こして急性の激痛・腫れ・発赤を生む病気です。背景にある高尿酸血症を放置すると、繰り返す痛風発作だけでなく、尿路結石や腎機能低下、動脈硬化関連の合併症リスクも高まります。発作が落ち着いても「痛みがない=治った」ではない点が重要です。
- 高尿酸血症:尿酸が増える/排泄が減る(または両方)
- 痛風発作:関節内の結晶に対する炎症反応で突発する
- 長期:関節破壊・痛風結節、腎・尿路合併症リスク
2. 主な症状と「痛風発作」の特徴
痛風発作は夜間〜明け方に起こりやすく、母趾(足の親指の付け根)が最多ですが、足首・膝・手指などにも起きます。初回は片側・単関節のことが多く、数日〜2週間ほどで自然軽快する場合もありますが、未治療だと再発・多関節化しやすくなります。
- 突然の強い痛み・腫れ・発赤・熱感
- 歩行困難、布団が触れても痛い
- 微熱や全身倦怠感を伴うことも
3. 原因とリスク要因(食事・生活・体質)
尿酸は主に体内のプリン体代謝で生じ、食事由来は一部です。とはいえ、食事・飲酒・体重・腎排泄など複数因子が重なると尿酸値が上がりやすくなります。
3-1. 尿酸上昇のルート
- 産生過剰:プリン体過多・過度飲酒・果糖過多(清涼飲料・スイーツ)
- 排泄低下:腎機能低下・インスリン抵抗性・脱水・利尿作用
3-2. リスク因子
- 男性(30〜50代に多い)、女性は閉経後に増加
- 肥満・メタボ、運動不足、睡眠不足・ストレス
- 多量飲酒(ビールだけでなく蒸留酒・日本酒も)
- プリン体が多い食品(レバー・魚卵・青魚など)の過剰摂取
- 腎機能低下、高血圧・糖尿病・脂質異常などの合併
4. 受診の目安・検査・診断の流れ
「母趾の激痛・腫れ・熱感」「歩けないほどの痛み」は受診推奨のサインです。まずは内科(必要に応じて整形外科・腎臓内科)を受診しましょう。
- 問診・診察:部位、発症時刻、飲酒・食事、既往・服薬
- 血液検査:血清尿酸値、炎症反応、腎機能など
- 関節液検査:尿酸塩結晶の確認で確定診断
- 画像:超音波・X線・(必要に応じ)DECTなど
治療の目安として、維持期は尿酸値6.0mg/dL以下を目標に管理することが推奨されます(個別事情により目標は調整)。
5. 治療の基本(病院治療・家庭ケア)
痛風治療は「発作への対症治療」と「再発予防の長期管理」の二本柱です。薬剤については必ず医師・薬剤師に相談し、自己判断での開始・中止・量の調整は避けてください。
5-1. 発作期の治療(医療機関)
- 痛み・炎症のコントロール:NSAIDs/コルヒチン/ステロイド等(年齢・腎機能・合併症で選択)
- 安静・患部冷却、脱水回避
- (医師判断で)関節穿刺・注射などを行う場合も
5-2. 維持期(発作間欠期)の管理
- 尿酸降下薬:産生抑制薬/排泄促進薬などで尿酸値をコントロール
- 生活習慣の見直し:食事・飲酒・体重・運動・水分・睡眠
- 定期フォロー:血液・腎機能・副作用チェック
5-3. 家庭での基本ケア
- 発作時は冷却+安静(温め・強いマッサージは悪化リスク)
- 十分な水分補給(尿を薄めて排泄を促す)
- 市販薬の多剤併用は避ける(医師・薬剤師に相談)
6. 再発予防:食事・運動・水分・アルコール
「次を起こさない」ためのコア戦略を、実践しやすい順にまとめます。
6-1. 食事
- プリン体は“過剰を避ける”が基本:レバー・魚卵・青魚・干物・スープの飲み干しは控えめに
- 果糖過多を避ける:清涼飲料・砂糖多めスイーツの頻度を下げる
- 乳製品・野菜・海藻・きのこ・大豆食品をバランスよく
- 減塩・適正カロリー:体重・血圧・脂質も総合的に整える
6-2. 飲酒
- 休肝日をつくる、量を決める、薄めてゆっくり
- ビール以外でも量が多ければリスク(蒸留酒・日本酒も)
- ノンアル・炭酸水・お茶など代替ドリンクを活用
6-3. 水分・運動・睡眠
- 水分:こまめに摂取し、尿色が濃くならない目安
- 運動:発作消失後に有酸素+やさしい筋トレ(激しい無酸素は控えめ)
- 睡眠・ストレス管理:ホルモン・代謝を整え再発を抑える
7. 発作時の自宅ケア・チェックリスト
- 突然の激痛・腫れ・熱感(とくに母趾)
- 布団や靴下が触れるだけで痛い
- 最近の多量飲酒・脱水・過労・大食が引き金になっていないか
- 冷却・安静で軽減するか(温めは原則NG)
- 痛みが強い/24時間以上改善しない/歩行困難 → 早めに受診
- 高齢・妊娠・腎疾患・糖尿病・心血管疾患などがある → 早期受診
8. よくある質問(Q&A)
Q1. 尿酸値が高いと必ず痛風になりますか?
必ずではありませんが、リスクは上がります。合併症予防の観点からも、放置はNG。生活改善と必要に応じて医師と管理を。
Q2. 発作中に運動してもいい?
発作中は安静が基本。痛みが収まってから、医師と相談しながら軽い有酸素+筋トレを再開します。
Q3. アルコールはどのくらいまで?
個人差が大きいので一律の安全量は言えません。休肝日・総量コントロール・代替飲料活用が実践的です。
Q4. 食事だけで改善できますか?
軽度〜中等度では有効なこともありますが、発作歴がある/尿酸値が高い場合は薬物療法が必要になることがあります。医師・薬剤師に相談を。
Q5. 女性や若年でもなりますか?
女性では閉経後に増加傾向。若年でも肥満・飲酒・果糖過多などで罹患することがあります。
9. おすすめアイテム
① 経口補水液(こまめな水分・電解質補給)
② 低プリン体スナック・主食代替(食事管理の味方)
③ アルコール代替ドリンク(ノンアル・炭酸水・お茶)
④ アイスパック/冷却ジェル(発作時の患部冷却)
⑤ 健康管理グッズ(体温計・体重計・血圧計など)
10. 要点まとめ
- 夜間〜明け方の母趾の激痛・腫れ・発赤は痛風発作の典型。
- 背景には高尿酸血症。痛みが引いても放置せず、再発予防と合併症リスク低減が重要。
- 発作期は安静・冷却・脱水回避。薬剤は医師・薬剤師に相談のうえ適切に。
- 維持期は尿酸値6.0mg/dL以下を目標に、食事・飲酒・体重・運動・水分で長期管理。
- 定期検査とフォローで、腎・心血管などの合併症も予防。
※本記事は一般的な情報提供を目的としており、診断・治療の代替ではありません。症状や薬剤の使用については必ず医師・薬剤師にご相談ください。不正確な医療アドバイスを避けるため、自己判断での中止・変更は行わないでください。
関連記事:
高コレステロール血症(脂質異常症)|放置はNG!進行する前に治療・予防を完全ガイド
糖尿病?と思ったら手遅れになる前に|症状・原因から治療・予防まで
お酒はどれくらいまでOK?脂肪肝とアルコールの科学的ガイド【保存版】
こちらのvlogもチェックしてみて♡
あなたにプラス!お得な情報がたくさんあります!
https://zatugaku1234.com








コメント